بیماری مولوسکوم
برای آگاهی بیشتر راجع به بیماری مولوسکوم با دلگرم همراه باشید.
مولوسکوم عفونی چگونه بیماری است؟
(Molluscum contagiosum) (مولوسکوم کنتاژیوزوم) یک بیماری پوستی ویروسی است و بشکل دانههای ریز نرم و محکم به رنگهای سفید یا صورتی و بصورت تکی یا گروهی ممکن است روی پوست ظاهر گردد، این عارضه معمولاً حالث ثانویه دارد و بعد از آلوده شدن به یکسری از باکتریها ویروس مولوسکوم نیز وارد بدن شده و فعالیت میکند.
این بیماری فقط بر پوست بیرونی اثرگذار بوده و در انسانهای سالم به بقیه نقاط پوست گسترش نمییابد و در حالت معمول خود به خود طی چند هفته یا ۶ ماه تا یکسال ظاهر شده و ناپدید میشود هرچند ممکن است در برخی افراد به مدت بالای ۴ سال هم در پوست آنها باقی بماند.
این ویروس از طریق تماس مستقیم منتشر می شود و در کودکان شایعتر است. اما این ویروس با تماس جنسی هم میتواند گسترش یابد و میتواند در افراد با سیستم های ایمنی در معرض خطر هم رخ دهد. مولوسکوم کنتاژیوزوم میتواند از طریق خاراندن یا مالش ضایعات نیز منتقل شود.
مولوسکوم در صورت
مولوسکوم یا نرمجوش یکی از بیماریهای شایع در کودکان است که بیشتر در فصل گرم سال ظاهر میشود. خیلی از مادران ممکن است با توجه به ظاهر این بیماری آن را با بیماریهای دیگر یا حساسیتها اشتباه بگیرند. به همین دلیل ما با دکتر حسنعلی صابری، متخصص کودکان و نوزادان، گفتگو کردیم و در اینباره از او پرسیدیم.
دکتر صابری، درباره بیماری مولوسکوم میگوید: مولوسکوم یا نرمجوش نوعی بیماری پوستی است که توسط ویروس مولوسکوم کنتاژیوزوم (Molluscum contagiosum) ایجاد میشود. این بیماری در کودکان شایع و میزان بروز آن در پسران بیشتر از دختران است اما در کودکان کمتر از یک سال، کمتر دیده میشود. چون نوعی ایمنی از مادر به فرزند منتقل میشود که به بیماری فرصت ظاهر شدن نمیدهد. اما اگر این ویروس در بزرگسالان دیده شود، باید آن را جزو بیماریهای مقاربتی و جنسی به حساب آورد.
علايم شايع مولوسکوم
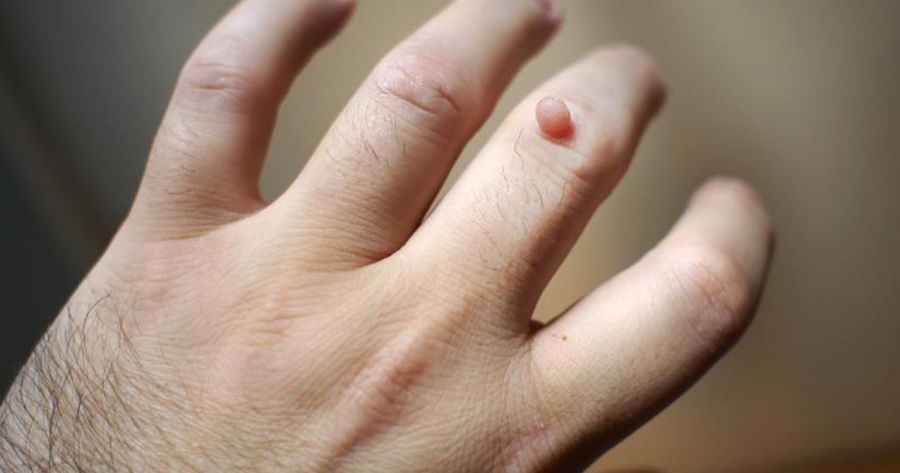
برآمدگي هاي پوستي كوچك (پاپول ) با خصوصيات زير: اين برآمدگي ها سفت ، صاف ، هم رنگ پوست يا سفيدرنگ و كوهاني شكل با يك فرورفتگي مركزي هستند. پوست پوشاننده اين ضايعات شفاف و نازك است . اين برآمدگي ها معمولاً ۳-۲ ميلي متر قطر دارند ولي تعداد اندكي از آنها ممكن است قطري به اندازه ۱۰ ميلي متر داشته باشند. در صورتي كه بر روي پلك ها ظاهر شوند باعث تحريك چشم ها مي گردند. اين ضايعات خارش يا سوزش ندارند.
علت ها و دلایل مولوسکوم
ماده ژنتيكي ويروسي از گروه آبله . اين ويروس ممكن است از طريق جنسي منتقل شود. دوره نهفتگي آن دو هفته تا شش ماه است .
راه های انتقال بیماری مولوسکوم چیست؟
این بیماری پوستی بواسطه لمس کردن و در تماس بودن با پوست آلوده منتقل میشود و قدرت سرایت یافتن آن بسیار بالاست بطوریکه حتی اگر فرد سالم با حوله، لباسها و حتی اسباب بازیهای شخص مبتلا در ارتباط باشد امکان ظاهر شدن دانههای مولوسکوم بر بدن وی نیز وجود دارد. همچنین خود شخص آلوده هم نباید چندان به آن دست بزند و اکیداً توصیه میگردد که از خراشیدن آن جلوگیری شود چرا که دیده شده با این کار به قسمتهای دیگر بدن فرد هم سرایت کرده است.
استفاده کردن از تتو و خالکوبی هم میتواند از دیگر عوامل انتقال شناخته شود. نکتهی دیگر آنکه انتقال مولوسکوم توسط نشستن روی توالت فرنگی نیز تاکنون به اثبات نرسیده است.
در بزرگسالان ممکن است از طرق جنسی منتقل شود و محل رایج بروز مولوسکوم ، آلت تناسلی در مردان است . در واقع رابطهی جنسی یکی از اصلیترین راههای انتقال است که در بزرگسالان معمولاً از این طریق مولوسکوم منتقل میشود چرا که یکی از قسمتهایی که دانههای مولوسکوم در آن دیده میشود اندام تناسلی است.
که میتواند شامل اطراف یا روی آلت مردانگی، مهبل، معقد و اطراف آن باشد، و نیز محققان این احتمال را میدهند که این عارضه پوستی از طریق حمام، سونا و استخر عمومی نیز منتقل میشود که البته این نظریه تاکنون به اثبات علمی نرسیده است.
متخصص پوست چگونه زگیل آبکی را تشخیص میدهد؟
متخصص پوست اغلب با مشاهده پوست میتواند زگیل آبکی را تشخیص دهد. متخصص پوست ممکن است برجستگیهای روی پوست را به عنوان زگیل تشخیص دهد.
گاهی اوقات زگیل آبکی مانند بیماریهای پوستی دیگری مانند زگیل، آبله مرغان، و حتی سرطان پوست به نظر میرسد. در این صورت، متخصص پوست یک واحد از پوست مبتلا را جهت مشاهده در زیر میکروسکوپ، نمونهبرداری میکند.
مولوسکوم روی آلت تناسلی
اندازه مولوسکوم ممکن است به اندازه سر سوزن یا بزرگتر (درحدود ۲تا ۵ میلیمتر) باشد، رشد و وجود این دانهها معمولاً بدون هرگونه سوزش و خارشی است اما در بعضی اوقات همراه با این علایم نیز ممکن است ظاهر شود. این دانهها ممکن است در هر قسمتی از بدن دیده شوند اما بطور معمول در گردن، بازوها، شکم، صورت، زانو و اندامهای تناسلی بیشتر رشد میکنند و البته ذکر این نکته هم خالی از لطف نخواهد بود که به ندرت در کف دست و کف پا هم ظاهر گشته است.
مکان های شایع برای ضایعات مولوسکوم کنتاژیوزوم روی صورت، تنه و دست ها و پاهای کودکان و آلت تناسلی، شکم و بخش داخلی ران های بزرگسالان هستند. عارضه معمولا به ایجاد کورک هایی منتهی میشود که:
- معمولا درد نمیکنند اما میتوانند خارش داشته باشند.
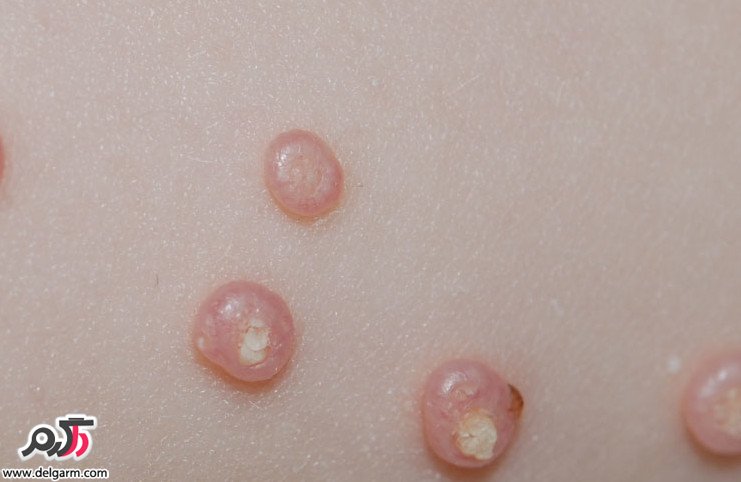
- ضایعات برجسته گنبدی شکل ناف دار
- کوچک هستند (با قطر ۲ تا ۵ میلیمتر)
- در مرکز گودی دارند
- در ابتدا سفت، گنبدی شکل و به رنگ گوشت هستند
- با گذر زمان نرمتر میشوند
- ممکن است با گذر زمان سرخ شده و مایع داخل آنها خالی شود
- هسته مرکزی آنها یک ماده سفید و مومی شکل دارد
در افرادی که سیستم ایمنی طبیعی دارند، مولوسکوم کنتاژیوزوم معمولا پس از یک دوره چند ماهه تا چند ساله خودبخود ناپدید میشود. در افرادی که ایدز یا عوارض دیگری دارند که بر سیستم ایمنی تاثیر میگذارد، زخم های مرتبط با مولوسکوم کنتاژیوزوم میتوانند گسترده و بطور خاص مزمن باشند.
بیوپسی از ضایعات ممکن است لازم باشد
تشخیص مولوسکوم کنتاژیوزوم بر اساس ظاهر متمایز زخم آن است. اگر تشخیص مورد تردید باشد، پزشک میتواند با نمونه برداری از ضایعه و بررسی سیتوپاتولوژیک تشخیص را قطعی کند. اگر هر گونه نگرانی در مورد مشکلات سلامت مرتبط دارید، پزشک میتواند وجود اختلال های نهفته را بررسی کند.
درمان بیماری مولوسکوم
ضایعات ناحیه تناسلی را باید حتماً درمان نمود چونکه جلوی انتشار از راه تماس جنسی گرفته شود.
برای درمان مولوسکوم وجود دارند که در مؤثر بودنشان شک وجود دارد.
پاپولهای کوچک را میتوان به سرعت با یک کورت، با یا بدون بیحسی موضعی، برداشت. خونریزی را یا با فشار مستقیم گاز طبی روی زخم کنترل میکنند یا با محلول مانسل باید پیش از استفاده به بیمار گفته شود که استفاده از محلول مانسل ممکن است دردناک باشد.
جوشگاه کوچکی ممکن است در محل برداشتن ضایعه ایجاد شود لذا بهتر است در نقاطی از بدن که از نظر زیبایی اهمیت دارند مورد استفاده قرار نگیرد. در کودکان میتوان نیم تا یک ساعت پیش از کورت کشیدن از کِرِم لیدوکائین استفاده کرد تا برای کودکان دردناک نباشد.
جراحی کرایوتراپ بهترین درمان در بیمارانی است که تحمل درد را داشته باشند. با افشانه (اسپری) یا گوش پاک کن نیتروژن مایع را روی ضایعه میریزند تا جایی که یک مرز سفیدرنگ یخزده هالهای به اندازه یک میلیمتر روی پوست سالم دور ضایعه ایجاد کند. رسیدن به این اندازه حدوداً ۵ ثانیه طول میکشد. البته باید مواظب بود چونکه یخزدگی بیش از حد باعث پررنگ و یا کم رنگ شدن محل میشود.
داروهای ضد ویروسی و تنظیم کنندههای دستگاه دفاعی بدن
کِرِم ایمی کیمود ۵٪در مردان ۹ تا ۲۷، سه بار در روز، تا ۵ روز متوالی در یک هفته که ۴ هفته ادامه داشته باشد در ۸۰ درصد مواقع مؤثر بوده است. اگر در کودکان کرم را یکروز در میان یا یک بار در روز بکار ببرند باعث کاهش التهاب در محل مالیدن کرم خواهد شد. در کودکانی که حدوداً ۷ سال دارند کرم را هرشب تا ۴ هفته استفاده میکنند. عوارض جانبی محدود به محل مالیدن کرم است و سیستمیک نیست (در تمام بدن بروز نمیکند). ایمی کیمود در بیماران مبتلا به HIV-1 بسیار مؤثر بوده است و در ناحیه تناسلی بیماران با دستگاه دفاعی عادی هم بکار میرود.
کانتاریدین
کانتاریدین درمان مؤثر و بدون عارضهای است. یک قطره کوچک از کانتاریدین ۷٪ را روی ضایعه میاندازند و دقت میکنند که روی پوست سالم اطراف ضایعه مالیده نشود. درد، سوزش، سرخی و خارش گذرا ممکن است که بوجود آید اما عفونت باکتریایی ثانویه ایجاد نخواهد شد. ضایعات تاول میزنند و بدون بافت جوشگاه (اِسکار) پاک میشوند
. البته ممکن است ضایعات مولوسکومی تازه در همان محل تاول کانتاریدین ظاهر شوند. یک روش دیگر استفاده از کانتاریدین یا وروزول (که قویتر است) روی ضایعه و پوشاندن آن با نوار چسب طی یک روز است. تاول کوچک ایجاد شده تا زمانی که از بین برود با پُلی اُسپرینپوشانده میشود.
هیدروکسید پتاسیم
محلول آبی پتاسیم هیدروکسید (KOH) ده درصد، دو بار در روز روی هر ضایعه مالیده میشود. این کار را تا ایجاد التهاب زخم و زخمی شدن سطح ضایعه ادامه میدهند. طی یک دوره متوسط ۳۰ روزه ٬از ۳۵ کودکی که در آزمایش شرکت داشتند، ۳۲ نفر بهبودی کامل پیدا کردند. جوشگاه هیپرتروفیک در یک بیمار و تغییرات رنگدانهای در ۹ نفر دیگر مشاهده شد.
سایمتیدین خوراکی
کودکان مبتلا با یک دوره ۲ ماهه از سایمتیدین خوراکی، ۴۰ میلیگرم بر کیلوگرم در روز (40 mg/kg/day) درمان شدند. بغیر از سه نفر تمام کودکانی که درمان را کامل کردند بهبودی کامل از کل ضایعات پیدا کردند. هیچ عارضه جانبی مشاهده نشد. در مقایسه بیماران آتوپیک و غیر آتوپیک، بیماران آتوپیک پاسخ بهتری به سایمتیدین دادند.
لیزر
درمان مولوسکوم کانتوژیوزوم با لیزر رنگی با طول موج ۵۸۵ نانومتر موثر، قابل تحمل و سریع است.
لایه برداری با تری کلرواستیک اسید
لایه برداری (پیلینگ) با تری کلرواستیک اسید[یادداشت ۱۸] ۲۵ تا ۵۰ درصد (بطور متوسط ۳۵ ٪) که هر دو هفته یکبار بر اساس نیاز تکرار میشد ۴۰٫۵ ٪ کاهش در ضایعات مولوسکمی بیماران مبتلا به HIV ایجاد نمود که ضایعات وسیع مولوسکوم کانتوژیوزوم داشتند. در پیگیری ۲ ماهه پس از درمان، هیچ موردی از گسترش ضایعات مولوسکمی، عفونت ثانویه یا ایجاد جوشگاه مشاهده نشد .
ملاحظات درمانی در کودکان
خود – تلقیحی اطراف چشمها مخصوصا در کودکان شایع است. بهتر اینست که این ضایعات رها گردند تا خودبخود بهبود یابند
با فعال شدن ایمنی سلولی ضایعات خودبخود بهبود خواهند یافت، بنا بر این درمان همیشه الزامی نیست.
اگر قرار به درمان شد، بهترین انتخابهای درمانی در کودکان استفاده آگاهانه از کانتاریدین، ایمی کیمود یا ترتینوئین ضعیف شده است
شصت تا نود دقیقه قبل از درمان جراحی (کورت کشیدن و کرایو) از بیحس کنندههای موضعی (لیدوکاپین ۴٪ یا EMLA) در کودکان استفاده میشود
میزان مصرف کِرِم EMLA مخصوصا در نوزادان و شیرخواران نامحدود نیست چونکه خطر کمی برای بروز متهموگلوبینمی وجود دارد
مولوسکوم کانتوژیوزوم در بالغین جوان بیماری آمیزشی محسوب میشود.
در بالغین جوان ضایعات تمایل دارند در قسمت پایین شکم، ناحیه عانه (شامل اعضای تناسلی) و رانها بروز کنند.
گردآوری شده ی مجله ی اینترنتی دلگرم
مرجان امینی